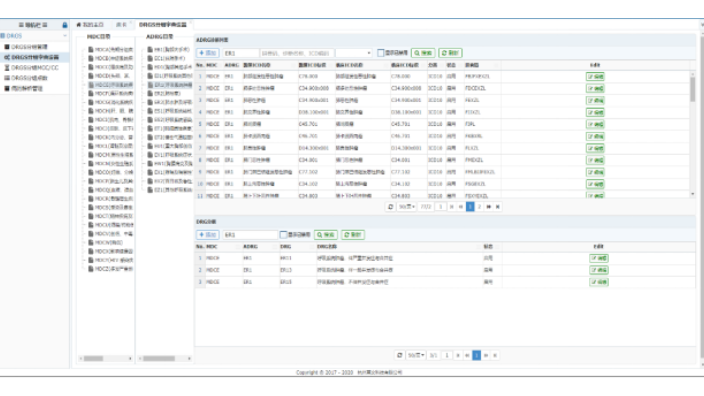
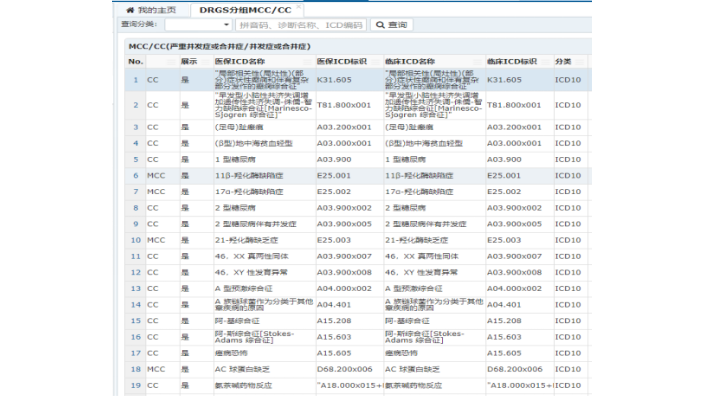
莱文医保DRG分组及费用预警:医院病历首页的填写,对进入DRG是至关重要的。病历首页上涵盖四类信息,即病人的个人信息、诊断信息、医疗信息、费用信息。根据病人的主要诊断,按组织解剖学分为26个主要诊断大类,如神经系统、消化系统、呼吸系统等。接下来,每个系统的疾病按照其医疗方式继续分组,比如神经系统的疾病若进行手术医疗,则被分到外科组,若以取栓、溶栓等方式医疗,就会分到内科组。较后,还要考虑到病人的年龄、并发症等因素继续分组,比如同样都是急性阑尾炎,28岁的年轻人和88岁多种慢病缠身的老年人,住院时间、住院费用以及未来疾病的转归都会有很大的不同。DRG 是以划分医疗服务产出为目标,其本质上是一套“管理工具”。中小医院一般并发症目录诊断列表查询系统
医保drg是医保疾病诊断相关分组方案的英文缩写,简单的理解就是将一个病例进行分组,分组后能够更方便管理。我国医疗保险覆盖面非常大,缴纳医保的人数众多,为了加强医保管理,从而就推出了医保drg。1、 医保drg实际上就是将病历组合进行分组,然后可以将患病的患者进行分组分类,分成多组后,再每一组进行医疗并且管理。2、 因为会根据病例,患者的年龄并发症医疗方式来进行分组,所以每一组的患者患病的情况基本上都是一致的,这样能够更好的管理,也能更快的为患者提供医疗方案。中小医院一般并发症目录诊断列表查询系统DRG除了是先进的医疗支付工具外,还是很好的医疗评价工具。
DRG的影响在于哪些方面?首先是医保付费。在DRG中,医保付费是基础,没有付费就没有利益机制。如今,医院大都利用DRG系统进行绩效管理,但没有适当的利益驱动,绩效管理难以落实。有付费,后续工作才会顺理成章。其次是医疗品质监管。质量监管基于DRG,公开透明;质量监测基于同业标尺;绩效促进基于DRG的绩效评价。之后是医院管理。在战略管理中,医院要确定重点DRG作为主要服务领域,后续成本控制、绩效薪酬都基于此。而医院物流管理,国际上称之为以价值为基础的采购,即买到性价比高的药品或耗材。
DRG体系构件需要建立分组标准:分组标准的建立需要注意两大重点。一是分组标准本身的成熟度,二是如何完成相对权重的本地化。DRG系统只需与医院电子病历系统病案首页对接,通过DRG分组器软件,完成疾病分组。对于按DRG付费,分组完成后,就需要根据当地历史实际数据,选择付费范围(时间范围、医保类型范围、医院等级范围)进行权重、费率测算。需要明确不同级别医院和不同医保类型是否使用统一费率,建议不同医保类型按医院等级不同分别测算。如果现医保局政策中有总额控制上限,测算费率时可考虑使用总额上限金额替代总费用。要对DRG病组成本做出科学合理的预测,并在实践过程中不断调整与改进。

随着医保支付变革驶入“快车道”,对于医院而言,依靠扩床位、抢患者获得盈余的时代不复存在。DRG下错综复杂的医疗行为被“计量化、可比化”,医疗机构不可避免地从“规模”到“价值”的过渡。为更好适应医保支付变革形势,医院应以质量和安全为前提,通过分析全院病组结构,筛选优势重点病组、优化学科建设,转变运营机制,促进医院效益提升。同一DRG病组内的病人获取的医保收入是既定的,收治病人的多寡与亏损结余不成正比,优势重点病组才是关键,深入细致测算,会发现约20%的病组是影响医院收入变化的关键变量。莱文DRGs分组诊断查询功能有哪些?莱文DRG医保付费系统多少钱
DRGs-PPS标准体系包含了数据标准、分组标准和支付标准三大内容。中小医院一般并发症目录诊断列表查询系统
由于医保覆盖面很广,人数众多,为了加强对医保进行管理,推出了一个医保DRG。 (1)医保DRG是指一个病例组合分组方案,也就是说将患者进行分类,分成几组然后一组一组的进行医疗管理。(2)一般同在一组的患者情况都是差不多一致的,因为医保DRG会根据患者的年龄、疾病、合并症、并发症、医疗方式等进行分组。(3)由于医保是非常重要的一项福利制度,为了防止医保费用被乱用或被浪费,节约运营成本,推出了医保DRG就是具有针对性的解决群体类似病例情况,便于医保费用的高效利用,进一步完善医保制度,推进医保的良性循环使用,具有很好的效果。中小医院一般并发症目录诊断列表查询系统