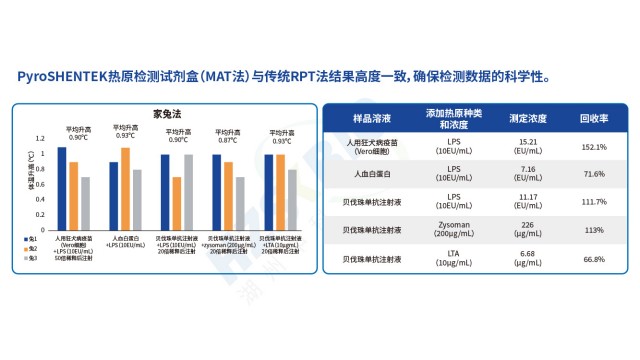
在 MAT 法热原检测中,PBMC(外周血单核细胞)与单核细胞系各有优劣,单核细胞系更适合标准化检测。PBMC 的优势在于免疫细胞成分丰富(含单核细胞、淋巴细胞等),对热原反应敏感,灵敏度相对较高;但局限同样明显 ——PBMC 需从不同供体获取,供体免疫状态差异会导致检测结果不稳定,且无法长期保存,难以建立标准化方法学。单核细胞系(如 HL-60、MM6、THP1)则克服了 PBMC 的局限:细胞来源稳定(可批量培养),TLR 受体表达覆盖主要亚型(如 HL-60 表达 TLR1-TLR9),对热原反应重复性好,更适合商业化试剂盒与法规检测。不同单核细胞系性能也有差异:MM6/IL-6 法检测限约 0.05EU/mL,THP1/TNF-α 法因 TNF-α 为一级免疫效应物检测限更低,但 TNF-α 稳定性差;HL-60/IL-6 法检测限与稳定性均优于前两者,成为主流选择。湖州申科生物MAT试剂盒选用 HL-60 细胞系,正是基于其优异的稳定性与热原响应适配多场景,确保不同批次检测结果一致。
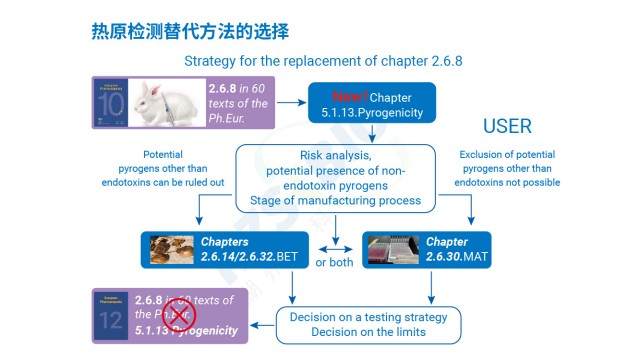
欧洲药典通则 2.6.30 明确 MAT 可替代家兔法热原检查,能同时检测内毒素与非内毒素热原。抗体药物热原检测规范
MAT 法热原检测标曲采用非倍比稀释,而非 1-0.5-0.25 的倍比稀释,主要优势在于提升标曲准确性与适用性,避免稀释误差影响。一是可密集覆盖关键浓度区间:热原检测的重点关注区为低浓度拐点(如 0.0125-0.1EU/mL)与高浓度平台区(如 0.5-1EU/mL),非倍比稀释可在这些区间设置更多浓度点(如 0.0125、0.025、0.05、0.1、0.25、0.5、1EU/mL),提升曲线拟合精度,而倍比稀释低浓度点少,易导致低浓度热原定量不准。二是降低稀释误差累积:倍比稀释需连续稀释(如 1EU/mL→0.5EU/mL→0.25EU/mL),每一步误差会累积,导致低浓度点实际浓度偏离理论值;非倍比稀释通过单独配制每个浓度点(如直接用标准品配制 0.025EU/mL),避免误差累积,提升标曲可靠性。三是适配不同样品浓度:非倍比稀释可根据样品预期浓度调整标曲范围,如样品预期浓度 0.05EU/mL,可增加 0.025、0.05、0.1EU/mL 点,确保样品浓度落在标曲线性区,而倍比稀释范围固定,灵活性差。这些优势使非倍比稀释成为 MAT 法标曲配制的优先选择方式。
上海热原检测常见问题分析MAT 热原检测能帮助分析和解决生物制品生产中出现的低内毒素回收(LER)现象。
MAT法热原检测中,获得标准 S 型标曲需通过显色时机控制与图形调整实现,确保标曲拟合准确。在显色时机控制上,加入 TMB 底物后,孔内颜色会逐渐变蓝,且随反应时间加深,当标准品浓度梯度呈现明显蓝色差异(如高浓度孔深蓝色、低浓度孔浅蓝色)时,即可加入终止液;若仪器含 600nm 波长,可在终止前检测高浓度标准品的 OD600nm 值,当达到 1.0 左右时终止,此时显色反应处于线性期,终止后颜色由蓝变黄,信号强度约增强 3 倍,易形成 S 型曲线。在图形调整上,若标曲拟合后未呈现明显 S 型,可通过调整坐标轴范围优化—如将纵轴(OD 值)范围设为 0-2.5,横轴(热原浓度)设为对数坐标,突出低浓度区的拐点与高浓度区的平台区,使曲线更接近 S 型。此外,标曲配制需确保浓度点单独配制(非连续稀释),避免高浓度标准品污染低浓度点,导致低浓度区信号异常升高,破坏 S 型曲线形态。通过以上方法,可有效提升 S 型标曲的成功率,保障热原定量的准确性。
热原是指微量即可引发恒温动物体温异常升高的物质,分为内源性(如细胞因子)与外源性两类,外源性热原又涵盖微生物来源(革兰氏阴性菌脂多糖 LPS、革兰氏阳性菌脂磷壁酸 LTA、病毒、真菌等)与非微生物来源(灰尘、橡胶降解产物等)。传统细菌内毒素检查法(BET)只能检测革兰氏阴性菌的 LPS,无法覆盖非内毒素热原,而单核细胞活化试验(MAT)可弥补这一缺陷。其原理是:热原通过活化单核细胞表面的 Toll 样受体(TLR,如 TLR4 识别 LPS、TLR2/TLR6 识别 LTA),启动先天免疫反应,促使细胞释放 IL-6、TNF-α 等促炎细胞因子;随后采用 ELISA 法检测 IL-6 浓度,结合 LPS 标准曲线推算样品中总热原含量,实现对内毒素与非内毒素热原的同步检测,契合《中国药典》9301 指导原则中 全场景防控热原风险”的要求。
MAT 法通过热原活化单核细胞 TLR 受体,释放 IL-6 等细胞因子,ELISA 检测 IL-6 推算热原含量。
在单核细胞活化试验(MAT)的热原检测中,IL-6 被确定为关键检测指标,而非 IL-1β 或 TNF-α,主要源于其在稳定性、生物学关联性及商业化应用上的优势。从稳定性来看,IL-6 在体外培养环境中受个体免疫状态影响较小,半衰期更长,实验重复性更优,且检测灵敏度高,能准确定量热原污染水平;而 TNF-α 和 IL-1β 产生时间短、表达量低,还易被蛋白酶降解,导致检测信号波动大,难以标准化。从生物学特性而言,IL-6 是先天免疫反应的炎症介质,可通过活化 JAK-STAT 和 NF-κB 通路驱动急性期反应,如诱导大脑产生前列腺素 E2(PGE2)触发发热,与热原的致热机制直接关联,是公认的发热标志物。同时,MAT 法热原检测会辅以 IL-1β 和 TNF-α 监测 ——IL-1β 反映单核细胞活化程度,TNF-α 提示炎症放大效应,形成多因子协同体系。此外,IL-6 的 ELISA 试剂盒市场成熟度高、跨平台兼容性强,而 IL-1β 和 TNF-α 的检测方法在灵敏度和标准化上仍有局限,进一步奠定了 IL-6 的重要地位。
进行热原实验时,样品有效稀释倍数上限应通过干扰实验确定,既保护细胞活性又保证热原检测灵敏度。天津热原检测常见问题分析
PBMC(外周血单个核细胞)用于 MAT 检测时供体差异大,IL-6 释放波动明显,标准化难度高于单核细胞系。抗体药物热原检测规范
PBMC(外周血单个核细胞)用于 MAT 热原检测时,存在异质性与血源供应两大关键问题。从异质性来看,PBMC 含 12% 单核细胞与 88% 淋巴细胞,且来自不同供体,细胞组成、功能状态及热原反应存在明显差异,导致热原刺激后 IL-6 释放量波动大,标准化难度高。血源供应方面,除受献血者数量、时间及采集血液政策限制外,EP2.6.30 还要求严格检测乙肝、丙肝等标志物,且采集血液、处理、试剂制备全程需无菌操作,流程环节多、复杂度高,远不及单核细胞系制备简便,易影响热原检测的时效性与稳定性。抗体药物热原检测规范