DRG医保付费系统好用吗?有哪些优点?DRG医保付费系统在一定程度上是好用的,其优点主要体现在以下几个方面:控制医疗成本:DRG付费方式通过设定固定的支付标准,可以有效控制医疗成本,防止医院和医生过度检查、过度***和过度用药,从而减轻患者的经济负担。提升医疗服务质量:该系统促使医疗机构优化临床路径,规范诊疗行为,减少不必要的检查,有助于提升医疗服务整体效益。费用结算透明:DRG医保付费系统通过将疾病归为相应的分组,确定固定的费用范围,使费用结算更加透明和准确,有助于患者和医疗机构更好地理解和管理医疗费用,减少费用不确定性和争议。提高医保基金使用效率:DRG付费有助于医保基金更加精细地分配和使用,避免浪费,从而提高医保基金的使用效率。通过病种组合分析,莱文DRG为医院学科建设与发展规划提供重要参考依据。综合医院DRG医保付费系统操作方法
DRG/DIP预分组及分析系统对儿童专科疾病分组特殊安排在于,考虑儿童生长发育特点,如生理机能、用药剂量差异;将儿童常见疾病,如儿科传染病、先天性疾病,单独分类,制定符合儿童诊疗规律的分组规则;关注儿童心理医疗、康复需求,合理设置分组权重,保障儿童医疗服务医保支付合理。如有疑问可放心咨询,我们莱文科技可提供周到的医疗软件解决方案,满足客户不同的服务需要!DRG/DIP预分组及分析系统的可视化展示功能对用户帮助很大,以图表形式呈现分组结果分布,如柱状图展示各DRG组病例数量,折线图反映医保费用趋势;直观展示医院绩效指标对比,方便管理者快速了解情况;操作界面可视化引导,降低学习成本,提升用户体验,助力系统高效应用。我们莱文科技一直以来坚持科学管理规范,致力于提供完善的医疗软件售前售后服务!欢迎广大用户咨询合作! 综合医院DRG医保付费系统操作方法DRG/DIP预分组及分析系统如何与医保支付系统协同工作?
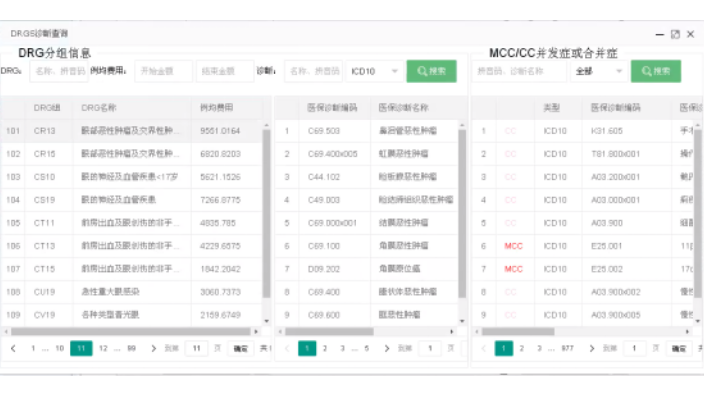
莱文DRG系统有哪些功能?患者分组与费用管理:系统能够根据患者的诊断信息和就诊记录,智能地将患者归入相应的DRG分组,从而制定统一的支付标准。这有助于医疗机构更精确地管理患者费用,避免过度医疗和资源浪费。数据分析与决策支持:系统集成了先进的数据分析和处理技术,能够为医疗机构提供患者分组、费用结构、医疗质量等多维度数据分析。这有助于医院管理层洞悉各类疾病的费用分布、资源利用状况及发展趋势,为决策提供支持。医疗质量监控:DRG系统还具备医疗质量实时监控和评估功能。通过数据分析,系统能够及时发现医疗过程中的问题,如住院死亡率、再入院率等指标异常,从而采取措施加以改进,确保医疗质量和安全。结算清单管理:系统能够生成详尽的结算清单,确保费用准确无误,并与医保、财务等系统无缝对接,保障数据准确传递和及时更新。这有助于提升医院财务管理的效率和准确性。
莱文DRG系统如何管理医疗服务?1.归类患者到相应的病组:系统根据患者的病情和医疗方案,将其归类到相应的病组中。2.确定计费标准:针对每个病组,系统确定相应的计费标准,包括医疗服务费用、床位费用、药品费用等。3.根据患者情况计算费用:系统根据患者在医院中留观或医疗的时间和使用的医疗资源进行费用计算。4.医保对接:系统可以与医保机构对接,获取患者的医保信息和医保机构对于该病组的报销标准。5.自动计算患者自付和医保报销部分:系统根据医保报销标准计算出患者需要自付的费用和医保报销的部分。6.自动生成发票和报销单据:系统可以自动生成发票和报销单据,方便患者和医疗机构对费用进行核对和报销。7.统计分析和优化:系统可以根据历史数据和统计分析,优化病组定义和计费标准,提高计费管理的准确度和效率。借助莱文DRG系统,医院能够加强病案首页质量与数据准确性管理。

DRG分组软件的优点主要包括以下几个方面:提高分组准确性:DRG分组软件能够基于患者的诊断、治疗过程及资源消耗等因素,将临床相似、资源消耗相近的病例归为一组。这种分组方式更加科学、细致,有助于医疗机构更准确地评估病例的复杂性和资源消耗情况。优化成本控制:通过对不同DRG组的成本进行精细核算,软件能够生成成本报告,帮助医院识别成本控制的关键点,制定针对性的降本措施。这有助于医疗机构降低医疗成本,提高运营效率。提升绩效评估效率:结合病例分组结果和成本数据,DRG分组软件能够生成科室、医生乃至单个病例的绩效报告。这些报告为医疗机构制定科学合理的绩效考核体系和激励机制提供了依据,有助于激发医护人员的积极性和创造力。增强数据可视化:软件内置强大的数据可视化工具,能够将复杂的医疗数据转化为直观的图表和报表。这有助于管理者快速把握运营状况,发现潜在问题,并及时采取措施进行调整。莱文DRG的实施符合国家法律、法规和医疗保障政策的要求。一般并发症目录诊断列表查询系统多少钱一套
莱文DRG实施促进病历书写质量提升,为医疗质量评估与医保支付提供可靠数据基础。综合医院DRG医保付费系统操作方法
莱文DRG系统通过设定不同的诊断病组(DiagnosisRelatedGroups,DRG)以区分不同类型的医疗服务的性质。DRG是将类似病情及医疗方案归为一类的医疗组别,统一这些类似的病例,依据DRG分类标准确定医疗计划及报销范围,促进临床应用、医院管理和医保管理三者相融合。DRG通常将患者病情的相似程度、医疗方式及住院时间和费用等作为分类依据,来对医疗服务进行分类。一般情况下,DRG分类的标准包括卫生资源利用情况、患者病情严重程度、医疗服务的特别需求以及预计住院日数等。通过DRG分类,可以在一定程度上避免医疗保险制度的滥用,同时也可以促进医院资源的合理分配,提高医院的管理效率,更好地满足患者的医疗需求。综合医院DRG医保付费系统操作方法